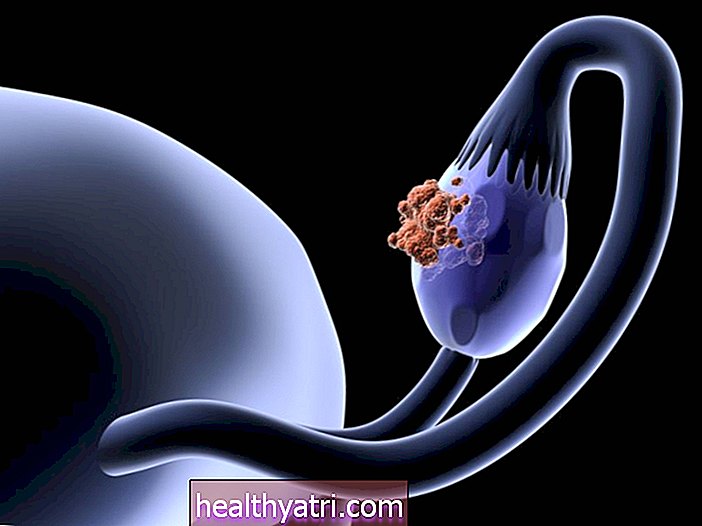
Neuroendokrinné nádory pľúc, tiež známe ako pľúcne neuroendokrinné karcinómy, sú spektrom druhov rakoviny, ktoré vznikajú v neuroendokrinných bunkách pľúc. Väčšina je klasifikovaná ako malobunkové karcinómy pľúc (SCLC), agresívne rakoviny, ktoré môžu ovplyvňovať neuroendokrinné a iné typy buniek. Ďalšími sú karcinoidné nádory, zriedkavá a menej invazívna forma rakoviny, ktorá sa vyvíja iba v neuroendokrinných bunkách.
Neuroendokrinné nádory pľúc sú pomerne neobvyklé, tvoria iba asi 2% všetkých druhov rakoviny pľúc. Pľúca sú však druhým najbežnejším miestom na nájdenie neuroendokrinných buniek po gastrointestinálnom trakte.
Dlhodobá prognóza neuroendokrinných nádorov, meraná mierou päťročného prežitia, je všeobecne dobrá v porovnaní s inými formami rakoviny pľúc.
Ilustrácia Emily Roberts, Verywell
Typy neuroendokrinných pľúcnych nádorov
Neuroendokrinné bunky sú špecializované bunky zodpovedné za opravu epitelových tkanív, ktoré lemujú dýchacie cesty, črevá a ďalšie povrchy tela. Fungujú ako neuróny (nervové bunky) a endokrinné bunky (zodpovedné za vylučovanie hormónov).
Existujú štyri rôzne typy neuroendokrinných nádorov (NET) pľúc. NET sa môže veľmi líšiť, pokiaľ ide o jeho bunkový typ, agresivitu, reakciu na liečbu a prognózu. Spoločným znakom je, že sa zvyčajne vyvíjajú v centrálnych dýchacích cestách, ktoré sa nazývajú priedušky a nachádzajú sa bližšie k stredu hrudníka.
Každý typ neuroendokrinného nádoru pľúc je odstupňovaný podľa závažnosti:
- Typické karcinoidné nádory sú zriedkavým typom nádorov, ktoré sa vyvíjajú iba v neuroendokrinných bunkách. Považujú sa za neuroendokrinné nádory nízkeho stupňa, pretože sú zvyčajne pomaly rastúce a je menej pravdepodobné, že sa rozšíria (metastázujú). Pod mikroskopom vyzerajú bunky skôr ako normálne bunky.
- Atypické karcinoidné nádory súvisia s typickými karcinoidnými nádormi, sú však oveľa menej časté.Považujú sa za stredne kvalitné, pretože bunky sú menej diferencované a majú tendenciu sa rýchlejšie deliť.
- Malobunkový karcinóm pľúc (SCLC) je najbežnejšou formou neuroendokrinného nádoru. Považuje sa za vysoko kvalitný, pretože je agresívny a má väčšiu pravdepodobnosť šírenia. SCLC môže spôsobiť rakovinu v neuroendokrinných bunkách, ale aj v bunkách submukóznej výstelky dýchacích ciest.
- Veľkobunkový karcinóm pľúc (LCC) je typ nemalobunkového karcinómu pľúc (NSCLC), ktorý len vo výnimočných prípadoch spôsobuje neuroendokrinný karcinóm pľúc. Od SCLC sa líši hlavne veľkosťou svojich buniek a považuje sa tiež za vysoko kvalitný vďaka zvýšenému potenciálu pre metastázy.
Príznaky neuroendokrinného nádoru pľúc
Pretože neuroendokrinné nádory majú tendenciu ovplyvňovať veľké dýchacie cesty, prejavujú sa zvyčajne príznakmi obštrukcie dýchacích ciest, keď nádor rastie a začína blokovať dýchacie cesty.
Medzi bežné príznaky a príznaky neuroendokrinných nádorov pľúc patria:
- Trvalý kašeľ
- Sipot
- Lapanie po dychu
- Zachrípnutie
- Únava
- Bolesť v hrudi
- Opakované pľúcne infekcie, ako je bronchitída a zápal pľúc
- Vykašliavanie krvi
Ako choroba postupuje, ľudia tiež často pociťujú nevysvetliteľné chudnutie.
Hormonálne komplikácie
Vďaka úlohe neuroendokrinných buniek pri produkcii hormónov je známe, že NETy vylučujú nadmerné množstvo hormónov a podobne pôsobiacich látok, keď nádory rastú a stávajú sa pokročilejšími. To môže viesť k zhluku bežných a neobvyklých príznakov.
Neuroendokrinné nádory pľúc všetkých typov môžu vylučovať nadmerné množstvo adrenokortikotropného hormónu (ACTH), čo vedie k ochoreniu známemu ako Cushingov syndróm. Medzi príznaky patrí priberanie na váhe, slabosť, stmavnutie pokožky a nadmerný rast vlasov na tele a tvári.
Neuroendokrinné nádory pľúc môžu niekedy tiež spôsobiť nadmernú produkciu rastového hormónu (GH), čo vedie k ochoreniu známemu ako akromegália, pri ktorom môžu abnormálne rásť kosti tváre, rúk a nôh.
Karcinoidné nádory, konkrétne, môžu pri pokročilom vylučovaní prebytočného sérotonínu a prostaglandínov. To môže viesť k ochoreniu známemu ako karcinoidový syndróm, ktoré sa prejavuje sčervenaním tváre, léziami tváre, hnačkami, rýchlym srdcovým rytmom a príznakmi podobnými astme.
Neuroendokrinné nádory pľúc môžu tiež spôsobiť hormonálnu nerovnováhu, ktorá vedie k hyperkalcémii (abnormálne vysokej hladine vápnika v krvi), čo spôsobuje svalové kŕče, zmätenosť, nepravidelný srdcový rytmus a ďalšie príznaky.
Príčiny
Niekedy sa môžu neuroendokrinné bunky deliť a abnormálne rásť a vytvárať rakovinové nádory. Tie, ktoré vznikajú v pľúcach, sa označujú ako pľúcne neuroendokrinné nádory. (Okrem pľúc sa neuroendokrinné nádory môžu tiež vyvinúť v pankrease, hrubom čreve, pečeni, konečníku, vaječníkoch, prostate, semenníkoch, prsiach, štítnej žľaze, týmuse, hypofýze a nadobličkách.)
Aj keď sú príčiny neuroendokrinných nádorov nejasné, bolo identifikovaných niekoľko rizikových faktorov.
SCLC a LCC
SCLC a LCC sú úzko spojené s fajčením cigariet. V skutočnosti až 95% ľudí s týmito formami rakoviny pľúc sú súčasní alebo bývalí fajčiari.
Znečisťujúce látky v životnom prostredí a pracovná expozícia karcinogénom (látkam spôsobujúcim rakovinu) sú tiež bežnými rizikovými faktormi.
Priemerný vek diagnostikovania týchto druhov rakoviny je okolo 70 rokov, pričom viac sú postihnuté muži ako ženy.
Karcinoidové nádory
Základná príčina je u karcinoidných nádorov oveľa menej jasná. Menej často sú spojené s fajčením, znečistením životného prostredia alebo toxínmi z povolania.
Tieto nádory sa vyskytujú u mladých dospelých a dokonca aj u detí. Častejšie sú postihnuté ženy ako muži a viac bielych ako nebielych.
Predpokladá sa, že pri vývoji karcinoidných nádorov hrá úlohu genetika a rodinná anamnéza. Karcinoidné nádory sú spojené s mnohými genetickými syndrómami, ako je mnohopočetná endokrinná neoplázia typu 1 (MEN1).
Štúdie naznačujú, že až u 10% ľudí s MEN1 sa rozvinie karcinoidný nádor, pričom každý šiesty človek tak urobí pred dosiahnutím veku 21 rokov. Deti narodené rodičovi s MEN1 majú najmenej 50/50 šancu na zdedenie syndrómu .
Diagnóza
Diagnóza neuroendokrinných nádorov zvyčajne zahrnuje kombináciu krvných testov, zobrazovacích štúdií a pľúcnej biopsie.
Krvné testy
Krvné testy nemôžu potvrdiť neuroendokrinné nádory, sú však zahrnuté do diagnostického procesu, pretože môžu pomôcť rozlíšiť podtypy, a teda aj stupeň ochorenia.
Proliferačný index Ki67 je test krvných markerov používaný na odlíšenie nádorov vysokého a nízkeho stupňa. Môže sa tiež použiť na odhad odpovede na liečbu. Napríklad u karcinoidných nádorov je pravdepodobnejšie, že u pacientov s Ki67 vyššou ako 15% bude odpovedať na chemoterapiu, zatiaľ čo u tých s nízkou hladinou (menej ako 10%) je to pravdepodobnejšie. pravdepodobne reaguje na typ lieku známy ako somatostatínový analóg.
Okrem vykonania panelu všeobecnej chémie krvi na kontrolu hyperkalcémie a iných abnormalít môže lekár nariadiť krvné testy na meranie hladín ACTH, rastového hormónu a ďalších hormónov. Typicky povedané, hladiny hormónov bývajú nadmerne vysoké, keď je pokročilý neuroendokrinný karcinóm pľúc.
Zobrazovacie štúdie
Röntgenové vyšetrenie hrudníka je často prvým testom, ktorý sa robí pri podozrení na rakovinu pľúc, ale karcinoidné nádory sa ľahko prehliadnu v 25% prípadov. Pri rakovine pľúc všeobecne platí, že röntgenové vyšetrenie hrudníka má tendenciu zaostávať a môže chýbať až deväť z každých 10 malignít v skorších štádiách.
Ak existuje podozrenie na neuroendokrinný karcinóm, lekár pravdepodobne objedná ďalšie zobrazovacie štúdie:
- Skenovanie počítačovou tomografiou (CT) robí viac röntgenových snímok a vytvára trojrozmerné „plátky“ vnútorných orgánov a štruktúr. U neuroendokrinného karcinómu by sa skenovali pľúca aj brucho.
- Skenovanie pomocou magnetickej rezonancie (MRI) vytvára pomocou silných magnetických a rádiových vĺn veľmi podrobné snímky, najmä mäkkých tkanív.
- Skenovanie pozitrónovou emisnou tomografiou (PET) využíva mierne rádioaktívne indikátory na detekciu oblastí so zvýšenou metabolickou aktivitou (ako je to pri rakovine). To môže lekárovi pomôcť zistiť, či je rakovina lokalizovaná alebo sa rozšírila do iných častí tela.
- Scintigrafia receptora pre somatostatín (SRS) je novší postup, pri ktorom sa používa mierna rádioaktívna látka podobná hormónom nazývaná oktreotid, ktorá sa môže špecificky viazať a identifikovať karcinoidné nádory.
Biopsia pľúc
Biopsia pľúc sa považuje za zlatý štandard pre diagnostiku rakoviny pľúc. Existuje niekoľko spôsobov, ako môže lekár získať vzorku tkaniva na vyhodnotenie:
- Bronchoskopia je postup, pri ktorom sa trubičková kamera vedie cez ústa a do priedušiek, aby sa zobrazili dýchacie cesty. Počas procedúry je možné cez rozsah priviesť špeciálny nástavec na získanie vzorky tkaniva.
- Endobronchiálna ultrasonografia je podobný postup, pri ktorom sa úzky ultrazvukový prevodník privádza cez ústa na vizualizáciu centrálnych dýchacích ciest a na získanie vzoriek tkaniva.
- Aspirácia jemnou ihlou (FNA) spočíva v zavedení ihly s dutým jadrom do hrudníka na extrakciu malej vzorky nádorového tkaniva.
- Laparoskopická chirurgia je minimálne invazívna forma chirurgického zákroku, pri ktorom sa robia rezy „kľúčovou dierkou“, aby bolo možné pomocou špeciálneho operačného zariadenia odstrániť abnormálne masy a lymfatické uzliny.
- Otvorená chirurgia sa na získanie bioptických vzoriek používa menej často, pokiaľ neexistujú zdravotné komplikácie, ktoré ju motivujú.
Pozitívna diagnóza rakoviny z pľúcnej biopsie sa dá považovať za konečnú.
Rakovina
Akonáhle je diagnostikovaný neuroendokrinný karcinóm pľúc, postupuje sa podľa neho, aby sa charakterizovala závažnosť ochorenia, nasmerovala vhodná liečba a predpovedal pravdepodobný výsledok (prognóza).
LCC a karcinoidné nádory sa inscenujú rovnakým spôsobom ako nemalobunkové karcinómy pľúc. Päť stupňov sa pohybuje od štádia 0 do štádia 4. Stanovenie štádia je založené na klasifikačnom systéme TNM, ktorý charakterizuje malignitu na základe veľkosti tumoru ( T), či sú postihnuté lymfatické uzliny (L) a či malignita metastázovala (M). Fázy 0, 1, 2 a 3A sa považujú za počiatočné štádium rakoviny pľúc, zatiaľ čo fázy 3B a 4 sú pokročilé.
Malobunkové karcinómy pľúc sú rozdielne. Namiesto piatich etáp sú dve: obmedzená a rozsiahla. SCLC v obmedzenom štádiu sa obmedzuje na určitú časť pľúc a má lepšiu prognózu, zatiaľ čo SCLC v rozsiahlom štádiu sa rozšírila a má zlú prognózu.
Liečba vysoko kvalitných NET
Liečba neuroendokrinných pľúcnych nádorov sa môže líšiť podľa typu nádoru, štádia rakoviny, umiestnenia nádoru a celkového zdravotného stavu liečeného jedinca.
Liečba neuroendokrinných nádorov vysokého stupňa sa nelíši od liečby žiadnou inou formou SCLC alebo LCC:
- Liečba SCLC môže zahŕňať lokálnu liečbu (chirurgický zákrok, radiačnú terapiu, ablačnú liečbu) a systémovú liečbu (chemoterapia, cielené terapie, imunoterapia).
- Liečba LCC môže zahŕňať chirurgický zákrok, chemoterapiu, radiačnú terapiu, cielenú terapiu, imunoterapiu alebo ich kombináciu.
Liečba stredných a nízkych stupňov NET
To isté sa nedá povedať o karcinoidných nádoroch nízkeho až stredného stupňa, ktoré nereagujú na novšie cielené terapie a imunoterapie pre určité nemalobunkové karcinómy pľúc. Ani chemoterapia a rádioterapia sa pri karcinoidných nádoroch nepoužívajú úplne rovnako a majú rôzny stupeň účinnosti.
Z toho vyplýva, že karcinoidné nádory reagujú na chirurgické zákroky a iné lieky, ktoré sa pri liečbe rakoviny pľúc bežne nepoužívajú.
Chirurgia
Prognóza karcinoidných nádorov je oveľa lepšia ako u iných typov rakoviny pľúc. Ak je chirurgický zákrok zachytený v počiatočných štádiách, môže byť liečivý.
Pri liečbe karcinoidmi v počiatočnom štádiu je prvou voľbou chirurgický zákrok na rakovinu pľúc. V závislosti od veľkosti nádoru môže lekár odporučiť jednu z nasledujúcich možností:
- Klinová resekcia, pri ktorej sa odstráni doslovný klin pľúcneho tkaniva)
- Lobektómia, pri ktorej je odstránený pľúcny lalok)
- Pneumonektómia, pri ktorej sa odstránia celé pľúca
Môže sa tiež resekovať (odstrániť) okolité lymfatické uzliny, pretože často obsahujú rakovinové bunky. Patria sem lymfatické uzliny umiestnené tam, kde priedušky vstupujú do pľúc (veselé lymfatické uzliny) alebo lymfatické uzliny umiestnené medzi pľúcami (mediastinálne lymfatické uzliny).
Aj keď tieto operácie znejú drasticky, veľa ľudí dokáže žiť plný a aktívny život iba s jednou pľúcou alebo s časťou pľúc.
Na rozdiel od väčšiny ostatných typov rakoviny pľúc sa adjuvantná chemoterapia alebo rádioterapia (používa sa na odstránenie zvyšných rakovinových buniek) po chirurgickom zákroku nepoužíva ani v pokročilých prípadoch karcinoidného nádoru.
Afinitor (Everolimus)
Liečba rakoviny karcinoidmi je náročnejšia, keď dôjde k rozvoju choroby. V roku 2016 bol pre liečbu prvej línie pľúcnych karcinoidových nádorov schválený biologický liek s názvom Afinitor (everolimus), ktorý preukázateľne významne spomaľuje progresiu aj pokročilých malignít.
Afinitor účinkuje tak, že inhibuje proteín nazývaný cicavčí cieľ rapamycínu (mTOR), ktorý reguluje bunkový rast.
Tento liek sa odporúča na progresívne, neoperovateľné karcinoidné nádory, ktoré nevylučujú hormonálne látky (aka nefunkčné karcinoidy). Zistilo sa, že Afinitor znižuje progresiu typických aj atypických karcinoidov a predlžuje dobu prežitia. Zloženie: 100% bavlna.
Afinitor sa užíva ako denná pilulka, ale môže spôsobovať vedľajšie účinky najmenej u 30% používateľov, vrátane zápalov žalúdka, hnačiek, nevoľnosti, horúčky, vyrážok a žihľavky.
Analógy somatostatínu
Somatostatínové analógy sú skupinou liekov, ktoré sa už dlho používajú na liečbu gastrointestinálnych karcinoidných nádorov, funkčných aj nefunkčných. Teraz sa odporúčajú ako liečba prvej línie u ľudí s indolentnými (pomaly rastúcich) karcinoidnými pľúcnymi nádormi pozitívnymi na receptor somatostatínu.
Laboratórni patológovia môžu určiť, či má karcinoidný nádor receptory somatostatínu vystavením bioptických tkanív špeciálnym farbivám. Ak to urobí, znamená to, že nádor má pripájacie body, na ktoré sa môže molekula lieku zachytiť.
Analógy somatostatínu nemôžu vyliečiť karcinoidné nádory, ale môžu dočasne zmenšiť ich veľkosť spolu so sprievodnými príznakmi. Medzi somatostatínové analógy bežne používané pri liečbe karcinoidných pľúcnych nádorov patria:
- Sandostatín (oktreotid)
- Signifor (pasireotid)
- Somatulín (lanreotid)
Chemoterapia a radiačná terapia
Karcinoidné nádory veľmi nereagujú na štandardné lieky na chemoterapiu. Aj napriek tomu možno chemoterapiu použiť pre nádory, ktoré nereagujú na iné formy terapie, najmä na tie, ktoré majú vysoký index proliferácie Ki67.
Cielené lieky ako Avastin (bevacizumab) sa môžu zvážiť, aj keď zlyhajú iné možnosti liečby.
Radiačná terapia môže byť možnosťou pre nádory v počiatočnom štádiu, keď chirurgický zákrok nie je možný. Špecializované techniky, ako napríklad stereotaktická rádiochirurgia tela (SBRT), dodávajú vysoké dávky žiarenia do zameranej oblasti tkaniva a niekedy môžu poskytnúť podobné výsledky ako chirurgické zákroky.
Rádioaktívne lieky, ako je rádioaktívny oktreotid používaný pri scintigrafii receptorov pre somatostatín, sa môžu tiež použiť vo vyšších dávkach na liečbu karcinoidných nádorov. Tento prístup sa považuje za experimentálny, ale osvedčil sa u niektorých ľudí s pokročilými karcinoidnými nádormi.
Pretože relatívne málo štúdií skúmalo najlepšie možnosti liečby pokročilých karcinoidných nádorov, v súčasnosti pre ne neexistuje štandardizovaný prístup.
• Imunoterapia
• Liečenie ožiarením
• Chirurgia (menej často používaná)
• Klinické štúdie
• Chemoterapia
• Cielené terapie
• Liečenie ožiarením
• Klinické štúdie
Karcinoidné nádory
• Afinitor (everolimus)
• Analógy somatostatínu
• Chemoterapia (menej často používaná)
• Radiačná terapia (menej často používaná)
• Klinické štúdie
Prognóza
Prognóza neuroendokrinných nádorov spôsobených SCLC a LCC je historicky zlá, naopak karcinoidné nádory nízkeho a stredného stupňa majú tendenciu mať lepšie výsledky a oveľa nižšie riziko metastáz.
Napriek skutočnosti, že SCLC a LCC majú celkovo horšie prognózy, vylepšená diagnostika a liečba každoročne predlžuje dobu prežitia.
Slovo od Verywell
Aj keď sa skríning karcinoidových nádorov neodporúča pre širokú verejnosť, niektorí lekári budú rutinne vyšetrovať ľudí s mnohopočetnou endokrinnou neopláziou typu 1 vzhľadom na ich zvýšené riziko. U týchto jedincov sa môžu CT vyšetrenia hrudníka vykonávať každé tri roky od veku 20 rokov. Aj napriek tomu existuje len málo dôkazov, že skríning predlžuje čas prežitia.
Dospelí s vysokým rizikom rakoviny pľúc súvisiacej s fajčením môžu tiež podstúpiť rutinný skríning. Pracovná skupina preventívnych služieb USA v súčasnosti odporúča skríning rakoviny pľúc pre dospelých vo veku od 50 do 80 rokov, ktorí majú 20 rokov balenia a v súčasnosti za posledných 15 rokov fajčia alebo prestali fajčiť.
Ak si myslíte, že by ste mali byť vyšetrení, a ešte vám to nebolo odporučené, obráťte sa na svojho lekára.












-in-down-syndrome.jpg)







-syndrome-overview.jpg)