Imunoterapia sa rýchlo stáva dynamickým nástrojom v boji proti chorobám, najmä proti chorobám, ktoré sa ťažko liečia. Pri imunoterapii proti rakovine je imunitný systém využívaný na boj proti nádorom novými spôsobmi. Imunoterapeutické zákroky môžu buď priamo stimulovať imunitný systém, alebo poskytnúť imunitnému systému umelé bielkoviny, prípantigény, aby tak trénovali imunitný systém na nádory.
Vakcíny na liečbu rakoviny sú formou imunoterapie používanej na liečbu už existujúcich druhov rakoviny. Všeobecnejšie sú vakcíny na liečbu rakoviny biologické alebo biofarmaceutické prostriedky. Medzi ďalšie biologické látky patria krvné zložky, génová terapia, alergény a ďalšie vakcíny.
V súčasnosti sa jediná vakcína proti rakovine, ktorú schválila FDA, volá Provenge na liečbu rakoviny prostaty.
Getty Images
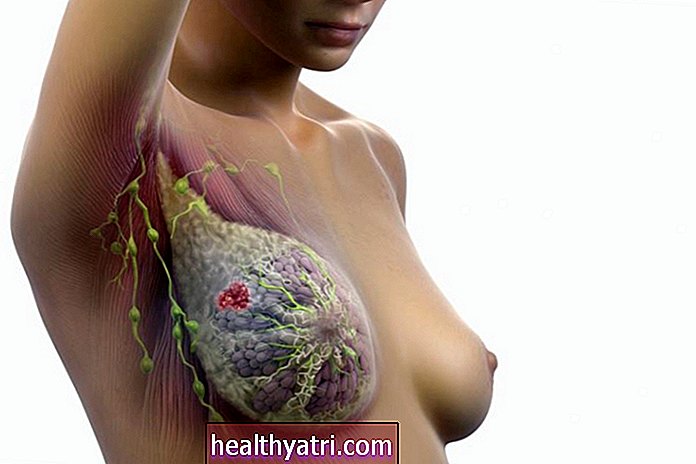
Vakcíny proti rakovine
Antigény sú látky, ktoré vyvolávajú reakciu imunitného systému. Mnoho vyvíjaných vakcín na liečenie rakoviny poskytuje antigény spojené s rakovinou dendritickým bunkám. Dendritické bunky sú prítomné v tých tkanivách, ktoré sú v kontakte s vonkajším prostredím, ako je pokožka a vnútorná výstelka nosa, pľúc, žalúdka a čriev. Môžu sa tiež nachádzať v krvi. Okrem toho imunostimulačné molekuly prítomné vo vakcíne proti rakovine regulujú alebo zvyšujú produkciu molekúl potrebných na prípadnú interakciu s T bunkami. Antigény spojené s rakovinou môžu byť špecifické buď pre jeden typ rakoviny, alebo pre skupinu niekoľkých druhov rakoviny.
Tieto aktivované dendritické bunky migrujú do lymfatických uzlín, čo sú malé zhluky imunologického tkaniva nachádzajúce sa v tele. Akonáhle sa tieto aktivované dendritické bunky dostanú do lymfatickej uzliny, predstavia pre T bunky antigén špecifický pre rakovinu. Aktivované T bunky potom putujú po celom tele a zameriavajú sa na rakovinové bunky, ktoré sa vyskytujú s antigénom, a lýzujú alebo rozkladajú rakovinové bunky. (Technickejšie povedané, aktivované CD4 + T bunky produkujú cytokíny, ktoré uľahčujú dozrievanie CD8 buniek, ktoré po dozretí prechádzajú telom.)
Podľa FDA niekoľko vakcín proti rakovine, ktoré sa v súčasnosti vyvíjajú, používajú na transport antigénov baktérie, vírusy alebo kvasinky ako vehikulá alebo vektory. Baktérie, vírusy, kvasinky atď. Sú prirodzene imunogénne a samy vyvolávajú imunitnú odpoveď; sú však upravené tak, aby nespôsobovali choroby.
Alternatívne môžu byť vakcíny na liečbu rakoviny formulované pomocou DNA alebo RNA, ktoré kódujú antigény. Tento genetický materiál sa potom včlení do buniek, ktoré potom produkujú antigény. Dúfame, že tieto upravené bunky tela potom budú produkovať dostatok antigénov asociovaných s rakovinou, aby vyvolali silnú imunitnú reakciu na usmrtenie nádorových buniek.
Nakoniec musia byť splnené tri kritériá, aby nádorové bunky boli zničené vakcínou:
- musí sa vytvoriť dostatočne veľké množstvo imunitných buniek s výraznou afinitou k rakovinovým bunkám
- tieto T bunky musia byť schopné infiltrovať nádor
- tieto T bunky musia začať pracovať v mieste nádoru, aby spôsobili miestne špecifické poškodenie
Aké účinné sú vakcíny proti rakovine?
Za posledných niekoľko rokov boli testované stovky vakcín proti rakovine (dendritické bunky). Miera odpovede na tieto vakcíny je však veľmi nízka - okolo 2,6%. V skutočnosti sa osvedčili oveľa účinnejšie iné typy imunoterapie, čo ovplyvnilo mnohých odborníkov spochybňujúcich naše „posadnuté“ rakovinové terapeutické vakcíny.
Ak sú teda terapeutické vakcíny proti rakovine u ľudí zriedka účinné, prečo pokračujeme v investovaní zdrojov a času do vývoja vakcín proti rakovine? Náš záujem o tento typ intervencie vysvetľujú najmenej tri dôvody.
Po prvé, vakcíny boli účinné pri prevencii rakoviny a tento úspech sa preniesol do liečby rakoviny vakcínami. Inými slovami, práca, ktorú sme vykonali pri vývoji preventívnych vakcín proti rakovine, nás naučila veľa o imunológii rakovinových buniek a poskytla teoretický rámec pre vývoj vakcín proti rakovine. V súčasnosti existujú dve vakcíny, ktoré zabraňujú rakovine: vakcína proti hepatitíde B bráni rakovine pečene a vakcína proti ľudskému papilomavírusu (HPV) zabraňuje rakovine hrdla, krčka maternice, konečníka a iným rakovinám.
Po druhé, rakovinové terapeutické vakcíny sa ľahko podávajú a spôsobujú len málo závažných nepriaznivých účinkov.
S tým súvisí, že veľa výskumov vakcín proti rakovine sa uskutočňovalo na úrovni základných lekárskych vied pomocou zvieracích modelov. Myši, ako je možné pravdepodobne vyvodiť z ich veľkosti, správania a chlpatého vzhľadu, sa líšia od ľudí. Takže akýkoľvek úspech, ktorý vidíme v liečbe týchto zvierat terapeutickými vakcínami proti rakovine, sa nemusí nevyhnutne prejaviť na človeku.
Presnejšie povedané, aj keď sa preukázalo, že vakcíny proti rakovine sú účinné u zvierat, je nepravdepodobné, že by sa objavil akýkoľvek takýto účinok u ľudí. Konkrétne existuje iba jedna terapeutická vakcína proti rakovine schválená FDA na liečbu rakoviny u ľudí: Provenge. V súčasnosti je však v štúdiách fázy 3 ešte jedna očkovacia látka proti rakovine prostaty, ktorá sa ukázala ako účinná: Prostvac.
Predtým, ako sa pozrieme na Provenge aj Prostac, poďme si trochu oprášiť naše vedomosti o rakovine prostaty.
Rakovina prostaty
Okrem rakoviny kože je rakovina prostaty najbežnejšou rakovinou postihujúcou amerických mužov. Aj keď takmer u 1 zo 7 amerických mužov sa rozvinie rakovina prostaty, oveľa menej z nich na túto chorobu zomrie (asi 1 z 39). Namiesto toho muži často najskôr zomierajú na nejaké iné ochorenie, napríklad na srdcové choroby. Napriek tomu v roku 2016 došlo k 26 120 úmrtiam spôsobeným rakovinou prostaty.
Vďaka rozsiahlemu testovaniu na antigén špecifický pre prostatu (PSA), biomarker pre rakovinu prostaty, sme boli schopní odhaliť prípady rakoviny prostaty skôr, zatiaľ čo rakovina sa stále obmedzuje na prostatu. Zriedkavejšie sú muži s rakovinou prostaty ktorý metastázoval alebo sa rozšíril do kostí a stal sa smrteľným.
Medzi faktory, ktoré zvyšujú riziko rakoviny prostaty, patrí vyšší vek, afroamerická rasa a rodinná anamnéza.
Väčšina ľudí s rakovinou prostaty nepotrebuje liečbu a namiesto toho ich sledujú lekári. Liečba rakoviny prostaty môže zahŕňať očakávané liečenie (aktívny dohľad), chirurgický zákrok (prostatektómia alebo odstránenie prostaty), rádioterapiu a androgén alebo depriváciu pohlavného hormónu.
Provenge
Provenge alebo sipuleucel-T je vakcína proti dendritickým bunkám, ktorá bola schválená FDA v roku 2010. Provenge je tzv.autológna bunková imunoterapiaa používa sa na liečbu metastatického ochorenia, ktoré sa zatiaľ veľmi nerozšírilo (minimálne invazívne). Prípravok Provenge ďalej lieči rakovinu prostaty, ktorá nie je citlivá na hormóny (rezistentné na hormóny).
Súvisiace s tým, rakoviny rezistentné na hormóny reagujú na hormonálnu deprivačnú liečbu alebo na lieky, ktoré narážajú na androgény alebo pohlavné hormóny (myslite na lekársku kastráciu).
Provenge sa pripravuje z bielych krviniek pacienta (mononukleárnych buniek periférnej krvi) pulzovaných proteínom nazývaným faktor stimulujúci granulocytové-makrofágové kolónie (GM-CSF) a fosfatázou prostatickej kyseliny alebo PAP, antigénom rakoviny prostaty.
Dôvod, prečo sa GM-CSF podáva s antigénom PAP, je ten, že vedci sa domnievajú, že GM-CSF uľahčuje prezentáciu antigénu. Je potrebné poznamenať, že mononukleárne bunky z periférnej krvi slúžia ako dendritické bunky, ktorým je antigén prezentovaný.
V jednej štúdii liek Provenge predĺžil stredné prežitie v porovnaní s placebom asi o štyri mesiace.
Medzi nepriaznivé účinky Provenge patria:
- horúčka
- zimnica
- únava
- bolesť chrbta
- bolesť hlavy
Počas klinických štúdií s Provenge sa u niekoľkých mužov vyskytli závažnejšie nepriaznivé účinky vrátane ťažkostí s dýchaním, bolesti na hrudníku, nepravidelného srdcového rytmu, mdloby, závraty a kolísanie krvného tlaku. Ľudia so srdcovými a pľúcnymi problémami by preto mali o týchto podmienkach diskutovať so svojím poskytovateľom zdravotnej starostlivosti.
Štúdia fázy 3 s inou vakcínou Prostvac s asymptomatickým alebo minimálne symptomatickým metastatickým kastračne rezistentným karcinómom prostaty sa ukázala ako bezpečná a dobre tolerovaná, ale nemala žiadny vplyv na celkové prežitie alebo na počet pacientov nažive bez udalostí. V súčasnosti sa v klinických štúdiách skúmajú kombinované terapie.
Čo je Imlygic?
V roku 2015 FDA schválila Imlygic, onkolytickú vakcínu na liečbu nefunkčného malígneho melanómu. Aj keď technicky nejde o terapeutickú vakcínu proti rakovine, má Imlygic sekundárne účinky podobné terapeutickým vakcínam proti rakovine.
Onkolytické vírusy sú typom imunoterapie, pri ktorej sa geneticky upravený vírus injektuje priamo do nádoru melanómu a rozloží alebo rozloží nádorové bunky. Okrem rozkladu buniek majú tieto vírusy všeobecnejší účinok, ktorý vyvoláva protinádorový účinok podobný protirakovinovým vakcínam.
Slovo od Verywell
V súčasnosti je použitie vakcín proti rakovine v klinických podmienkach obmedzené. Ako už bolo spomenuté, okrem toho je skutočne ťažké nájsť vakcíny proti rakovine, ktoré by mali akýkoľvek vplyv na ľudských účastníkov. Je nepravdepodobné, že sa v dohľadnej dobe dočkáme vakcín proti rakovine používaných na liečbu rôznych druhov rakoviny.
Napriek tomu vakcíny proti rakovine predstavujú pokrok imunitného systému, ako aj oblasť imunoterapie. Čím lepšie pochopíme špecifiká imunitného systému, tým lepšie sa budeme môcť zamerať na terapie, ktoré by jedného dňa mohli zachrániť život.




















-for-migraines.jpg)