Profylaktické ožarovanie lebky (PCI) je typ radiačnej terapie používanej na prevenciu šírenia (metastázovania) rakoviny pľúc z pľúc do mozgu. Mozog je jedným z najbežnejších miest metastáz u ľudí s pokročilým karcinómom pľúc spolu s pečeňou, kosťami, nadobličkami a inými časťami pľúc.
Od roku 2007 bol PCI všeobecne uznávaný ako štandard starostlivosti o ľudí s malobunkovým karcinómom pľúc (SCLC), čo je neobvyklá a agresívna forma rakoviny pľúc. V roku 2017 sa pri zverejňovaní štúdií pochybovalo o hodnote postupu. vLancetová onkológiadospel k záveru, že PCI neurobilo nič pre zlepšenie času prežitia u ľudí s SCLC v rozsiahlej fáze, pokročilou formou SCLC.
Aj keď sa profylaktické ožarovanie lebky stále úspešne používa u ľudí s SCLC v obmedzenom štádiu, jeho použitie v posledných rokoch výrazne pokleslo.
Účel postupu
Malobunkový karcinóm pľúc má silnú tendenciu šíriť sa do mozgu. Aj keď je chemoterapia zvyčajne na zvládnutie choroby (aspoň na chvíľu) dobrá, tieto lieky ťažko prenikajú cez hematoencefalickú bariéru, ktorá obklopuje a chráni mozog. Z tohto dôvodu majú rakovinové bunky, ktoré vstupujú do mozgu, možnosť množiť sa.
Zhruba 10% ľudí s SCLC má v čase stanovenia diagnózy mozgové metastázy, zatiaľ čo u 50% sa v priebehu choroby vyvinú mozgové metastázy, tvrdí recenzia z roku 2017.Súčasná onkológia.
Profylaktické ožarovanie lebky („profylaktické“, čo znamená preventívne) má znížiť pravdepodobnosť proliferácie mozgových metastáz zabránením rastu rakovinových buniek.predtýmexistujú náznaky alebo náznaky metastáz.
PCI sa bežne používa u ľudí s SCLC s obmedzeným stupňom, ktorí odpovedali na počiatočnú liečbu chemoterapiou a rádioterapiou. Niekedy sa predpisuje aj ľuďom s SCLC v rozsiahlom štádiu, ak nie sú dôkazy o mozgových metastázach.
Dôkazy a polemika
V štúdii z roku 2007 holandský výskumník Ben Slotman a jeho kolegovia uviedli, že PCI zvýšila jednoročné prežitie u ľudí s SCLC v obmedzenom štádiu z 13,3% na 27,1% - čo je takmer dvojnásobné zvýšenie - pri súčasnom znížení rizika mozgových metastáz takmer o trojnásobne.
Aj napriek tomu sa stredná doba prežitia zvýšila z 5,4 mesiaca na iba 6,4 mesiaca, čo je významné zlepšenie, ktoré je však zmiernené závažnosťou vedľajších účinkov, ktoré pociťuje veľa ľudí.
V posledných rokoch si niektorí vedci kladú otázku, či je vôbec rozšírené použitie PCI, najmä u ľudí s ochorením v rozsiahlom štádiu, vôbec vhodné.
V roku 2017 japonský vedec Toshiashi Takahashi a jeho kolegovia preukázali, že ľudia s SCLC v rozsiahlom štádiu skutočne majúnižšiedoby prežitia pri liečbe PCI v porovnaní s tými, ktoré nie sú liečené. Vyšetrovatelia dospeli k záveru, že PCI nie je „nevyhnutné“ pre ľudí s SCLC v rozsiahlom štádiu a že vhodnejšie je rutinné sledovanie mozgových metastáz pomocou magnetickej rezonancie (MRI).
V nadväznosti na tieto zistenia sa podľa štúdie z roku 2019 z University of Texas MD Anderson Cancer Center v Houstone výrazne znížilo použitie PCI. Podľa vyšetrovateľov 78% onkológov ponúklo PCI pacientom s SCLC v rozsiahlom štádiu pred štúdiou Takahashi a tento počet po zverejnení výskumu klesol na 38%.
Riziká a kontraindikácie
Profylaktické ožarovanie lebky môže hrať dôležitú úlohu v prevencii mozgových metastáz zabitím metastatických rakovinových buniek v mozgu.
Dávka žiarenia je oveľa nižšia ako dávka použitá na vyliečenie solídnych nádorov, ale výrazne vyššia ako dávka použitá na zobrazovacie testy, ako sú snímky počítačovej tomografie (CT). Opakované vystavenie žiareniu na tejto úrovni môže viesť k neurotoxicite, pri ktorej sú mozgové bunky narušené alebo trvale zničené.
PCI nespôsobuje iba krátkodobé vedľajšie účinky, ale môže viesť aj k dlhodobému poškodeniu, z ktorých niektoré sa prejavia až mesiace alebo roky po liečbe.
Medzi najčastejšie krátkodobé vedľajšie účinky patria:
- Bolesť hlavy
- Únava
- Vypadávanie vlasov (často trvalé a úplné)
- Nevoľnosť a zvracanie
- Sčervenanie kože, olupovanie alebo tvorba pľuzgierov
- Strata chuti do jedla
- Strata váhy
- Ťažkosti s prehĺtaním
Dlhodobé účinky môžu byť hlbšie.
Výskum naznačuje, že u 30% až 60% ľudí, ktorí podstúpia PCI, dôjde k neurokognitívnemu poklesu, ktorý sa prejaví stratou pamäti, zmätenosťou, zmenami videnia, neschopnosťou sústrediť sa, nestálosťou a zníženou schopnosťou vykonávať každodenné úlohy.
Riziko býva najvyššie u seniorov, ľudí užívajúcich antiepileptické lieky a pacientov s cukrovkou alebo mozgovou príhodou v anamnéze.
U niektorých ľudí môže PCI narušiť krvné cievy v mozgu, spôsobiť „mikrokrvácanie“ a zvýšiť riziko ischemickej cievnej mozgovej príhody.
Kontraindikácie
Napriek tomu má PCI relatívne málo kontraindikácií. Pretože PCI môže oslabiť krvné cievy v mozgu, nikdy sa nepoužíva u ľudí s cerebrovaskulárnymi stavmi, ako sú mŕtvica, aneuryzmy a vaskulárne malformácie. Taktiež sa nepoužíva u ľudí s epilepsiou, pretože môže zvýšiť frekvenciu a závažnosť záchvatov.
PCI by sa malo tiež vyhnúť u ľudí so zlým stavom výkonnosti, teda u tých, ktorí sa o seba nedokážu postarať. Ľudia, ktorí majú krátku dĺžku života, by sa mali tiež vyhnúť PCI, pretože je pravdepodobné, že spôsobí viac škody ako úžitku.
PCI sa nepoužíva u ľudí s nemalobunkovým karcinómom pľúc (NSCLC), čo je bežnejšia forma ochorenia, a čoraz viac sa mu vyhýbajú ľudia s SCLC v rozsiahlom štádiu.
Pred zákrokom
Rozhodnutie o použití profylaktického ožarovania lebky je veľmi osobné. Vzhľadom na zvýšené riziko neurotoxicity a neurokognitívneho poškodenia je potrebné starostlivo zvážiť prínosy a riziká spolu s vašou dlhodobou prognózou.
Váš lekár bude musieť navyše posúdiť váš výkonnostný stav - zvyčajne hodnotený na stupnici od 0 (úplne aktívny) do 4 (úplne deaktivovaný) - aby zistil, či znášate liečbu.
Ak ste kandidátom na PCI, bude vám naplánované stretnutie s odborníkom známym ako radiačný onkológ, ktorý začne včasné prípravy a prevedie vás zákrokom.
Načasovanie
PCI sa dodáva v sérii ošetrení, ktoré sa podávajú jedenkrát alebo dvakrát denne počas piatich dní v týždni až po dobu troch týždňov. Každé ožarovanie trvá iba pár minút, ale pri príprave a čakacej dobe by ste mali počítať s tým, že tam budete trvať 45 minút až hodinu.
Ak je potrebných viac ako jedna dávka žiarenia, budete musieť medzi dávkami počkať štyri hodiny. Akokoľvek sa to môže zdať nepohodlné, existujú dôkazy, že prístup je efektívnejší.
Poloha
Profylaktické ožarovanie lebky sa najčastejšie vykonáva na rádiologickom oddelení nemocnice, aj keď v niektorých centrách na liečbu rakoviny existujú špecializované rádiologické jednotky.
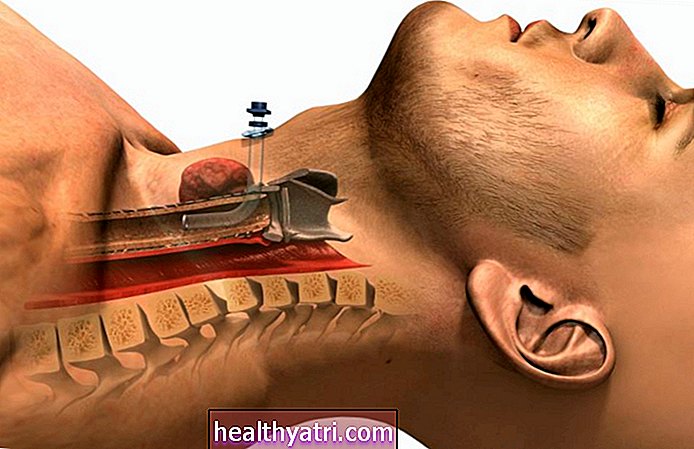
PCI sa vykonáva na prístroji zvanom CT simulátor, ktorý vyzerá ako normálny CT skener, ale dodáva vyššiu dávku zameraného žiarenia.Stroj sa skladá z valca, ktorý sa posúva dovnútra a von z portálového portálu v tvare šišky, ktorý dodáva dávku žiarenia.
Čo nosiť
Pretože sa môžete prezliecť do nemocničného plášťa, mali by ste nosiť pohodlné oblečenie, ktoré môžete ľahko vyzliecť a obliecť. Nechajte šperky a iné cennosti doma. Bude tiež potrebné odstrániť okuliare a príčesky.
Jedlo a pitie
S PCI nie sú spojené žiadne obmedzenia týkajúce sa jedla alebo nápojov.
Nákladové a zdravotné poistenie
Cena PCI sa môže líšiť v závislosti od miesta a zariadenia, ale ľahko sa môže vyšplhať na desiatky tisíc dolárov. Dnes je menej pravdepodobné, že zdravotné poisťovne schvália PCI pre ľudí s SCLC v rozsiahlom štádiu a takmer vždy odmietnu žiadosti o použitie u ľudí s NSCLC.
Ak chcete vypočítať svoje hotové výdavky, požiadajte o odhad nákladov na rádiologickú jednotku a skontrolujte, za ktorú časť ste zodpovední na základe plánu copay / coinurance vo vašom poistnom pláne (pred odpočítateľnou položkou aj po nej). Mali by ste tiež skontrolovať, aké je vaše vreckové maximum; toto je maximálna suma, ktorú musíte zaplatiť z vlastného vrecka za poistný rok.
Ak sú vreckové náklady premrštené, opýtajte sa na rádiologickej jednotke, či ponúkajú splátkový kalendár bez úrokov alebo programy finančnej pomoci. Je pravdepodobnejšie, že tak urobia väčšie nemocnice.
Čo priniesť
Ak sú vopred potrebné náklady na copay alebo spolupoistenie, nezabudnite si vziať so sebou vodičský preukaz alebo občiansky preukaz, preukaz zdravotného poistenia a schválený spôsob platby.
Simulácia
Pred naplánovaním vašej prvej liečby sa musíte zúčastniť plánovacej relácie nazývanej simulácia. Používa sa na výpočet správnej dávky žiarenia a na mapovanie liečenej oblasti radiačným onkológom aj radiačným terapeutom.
Aby sa zaistilo, že vaša hlava je v každej polohe v správnej polohe, pomocou mriežkového termoplastického materiálu sa vytvorí forma vašej tváre, ktorá sa pri zahriatí rýchlo vytvrdí. Keď je vaša hlava správne umiestnená na plochej podložke, radiačný terapeut vyhladí materiál pozdĺž línií vašej tváre a počká, kým stuhne. Celý proces trvá asi 30 minút.
Muži s vlasmi na tvári si budú musieť úplne oholiť tvár, aby zabezpečili presnú formu.
Na rozdiel od iných foriem žiarenia hlavy a krku, ktoré smerujú zaostrený lúč žiarenia na presné miesto nádoru, poskytuje PCI všeobecnejšie pole žiarenia. Aj napriek tomu bude radiačný tím robiť presné merania a robiť značky na pleťovej maske, aby zabezpečil, že ostatné tkanivá zostanú nedotknuté.
V rámci simulácie môže radiačný tím vykonať CT sken, aby potvrdil, čo sa označuje ako informovaná oblasť liečby. Nízko dávkové röntgenové lúče (lúčové filmy) môžu pomôcť zaznamenať polohu vašej hlavy, akonáhle je správne umiestnená.
Počas konania
V deň zákroku pricestujte najmenej 15 minút vopred, aby ste sa zaregistrovali a usadili sa. Na PCI zvyčajne dohliada radiačný terapeut s pomocou rádiologickej sestry.
Príprava
Po zaregistrovaní sa dostanete dozadu a budete vyzvaní k vyzlečeniu od pása hore. Bude vám poskytnutá nemocničná róba, ktorú si môžete prezliecť. Pravdepodobne si budete môcť nechať nohavice a ponožky, ale možno budete musieť vyzuť topánky.
Sestra potom odoberie vašu váhu a vitálne funkcie, ktoré sa budú monitorovať po dobu liečby PCI. Po vašom prvom sedení sestra tiež skontroluje, či sa u vás neobjavujú vedľajšie účinky z predchádzajúceho sedenia.
Počas celého postupu
Profylaktické ožarovanie lebky je pomerne priame. Keď ste na ľahu položený v polohe na chrbte (lícom nahor), radiačný terapeut správne položí vašu hlavu a zakryje ju predlisovanou tvárovou maskou.
S vopred nastavenými súradnicami a dávkou žiarenia môže radiačný terapeut vykonať celú procedúru spoza ochrannej clony. Obojsmerný interkom vám umožňuje komunikovať tam a späť.
Plošina sa potom presunie na diaľku do portálového CT, kde sa používajú dávky žiarenia medzi 12 a 18 sivými jednotkami (Gy). (Pre porovnanie, rakoviny tuhých nádorov sa liečia 60 až 80 Gy, zatiaľ čo sa liečia lymfómy. s 20 až 40 Gy.)
Počas procedúry budete počuť vrčanie, ale inak nič necítite.
Následná liečba
Po dokončení procedúry je pleťová maska odstránená a môžete si oblečenie vrátiť späť. Ak sa u vás vyskytnú akékoľvek vedľajšie účinky, oznámte to zdravotnej sestre alebo radiačnému terapeutovi.
Väčšina ľudí sa môže po absolvovaní PCI riadiť domov.
Po ukončení procedúry
Nie sú nezvyčajné vedľajšie účinky pri liečbe PCI, niektoré sa môžu postupom liečby zhoršovať. Existuje niekoľko vecí, ktoré môžete urobiť, aby ste ich spravovali.
- Bolesť hlavy: Tylenol (acetaminofén) je zvyčajne najlepšou voľbou na liečbu bolesti hlavy. Aspirín a iné nesteroidné protizápalové lieky môžu na druhej strane spôsobiť krvácanie a podporovať mikrobiologické krvácanie. Pretože ožarovanie mozgu vyvoláva encefalitídu (zápal mozgu), možno na zmiernenie zápalu predpísať steroidné liečivo dexametazón.
- Únava: Únavu vyvolanú žiarením je najlepšie liečiť dostatkom odpočinku. Fyzické aj psychické môže pomôcť aj malé cvičenie alebo prechádzka po bloku.
- Podráždenie pokožky: Erytém vyvolaný žiarením (začervenanie kože) sa môže zhoršiť a viesť k olupovaniu a tvorbe pľuzgierov, najmä u ľudí so svetlou pokožkou. Môžete to lepšie zvládnuť studenými sprchami, vyhýbaním sa drsným mydlám a vôňam, pravidelným zvlhčovaním a poprašovaním postihnutej pokožky kukuričným škrobom (nie mastencom), aby bola pokožka suchá.
- Problémy so stravovaním: PCI môže niekedy spôsobiť dysfágiu (ťažkosti s prehĺtaním), ako aj pálenie záhy a nevoľnosť. Ak to chcete prekonať, jedzte jemnejšie jedlo alebo polievky. Môžete sa tiež stretnúť s dietológom a diskutovať o stravovacích stratégiách počas a po liečbe PCI. Na zníženie nevoľnosti môže lekár predpísať liek proti nevoľnosti, ako je Zofran (ondansetron), alebo vyskúšať usrkávanie zázvorového čaju alebo zázvorového piva.
- Strata vlasov: Liečba alopécia (vypadávanie vlasov) môže byť veľmi nepríjemná. Je málo, čo môžete urobiť, ak k tomu dôjde v dôsledku PCI, ale je treba mať na pamäti, že nie každý má vypadávanie vlasov. Ak k tomu dôjde, môžete kontaktovať spoločnosti, ktoré vyrábajú parochne najmä pre ľudí s rakovinou a inými spôsobmi. zvládnete fyzicky aj emocionálne.
Nasleduj
Pretože profylaktické lebečné žiarenie je preventívne, jediným meradlom úspechu je absencia mozgových metastáz pri zobrazovacích štúdiách. Váš onkológ naplánuje rutinné vyšetrenia pomocou CT, MRI alebo pozitrónovej emisnej tomografie (PET), aby sledoval akékoľvek príznaky metastáz, nielen v mozgu, ale aj v iných orgánoch a kostiach.
Váš lekár bude tiež sledovať prípadné neurokognitívne problémy, ktoré sa môžu vyskytnúť.
Lieky ako Aricept (donepezil) používané pri liečbe Alzheimerovej choroby a Ritalin (metylfenidát) a Provigil (modafinil) používané na liečbu ADHD a narkolepsie sa niekedy používajú mimo označenia u ľudí s kognitívnym poškodením v dôsledku ožarovania mozgu.
Slovo od Verywell
Profylaktické ožarovanie lebky môže pomôcť predĺžiť životnosť a zabrániť progresii ochorenia u ľudí s určitými typmi malobunkového karcinómu pľúc, prináša však riziká. Ak váš lekár odporučí PCI, môžete diskutovať o výhodách liečby a možných rizikách pri výbere, ktorý je pre vás ako jednotlivca najlepší.
Porozprávajte sa s členmi vašej siete podpory vrátane lekárov, poradcov, priateľov a rodiny. Pripojte sa k skupine podpory online alebo osobne, aby ste sa stretli s ostatnými, ktorí sami podstúpili PCI.
Neexistuje ani „správna“, ani „nesprávna“ voľba. Existuje iba informovaná voľba, ktorá začína a končí u vás.