Ak čelíte smrteľnému ochoreniu alebo máte blízkeho človeka, ktorý sa blíži k smrti, pravdepodobne vám prišla na myseľ otázka, či je smrť bolestivá alebo nie. Môže to byť tak najmä vtedy, ak choroba už spôsobila bolesť a vy dúfate v chvíľu úľavy pred koncom života.
Odpoveď je, áno, smrť môže byť bolestivá. Ale to nie je vždy - a existujú spôsoby, ako mu pomôcť uľahčiť posledné dni.
Tomas Rodriguez / Getty ImagesVariácie bolesti blízko smrti
Niektoré môžu mať v posledných hodinách značné bolesti, zatiaľ čo iné vôbec. Množstvo bolesti, ktoré zažijete, sa môže líšiť v závislosti od vašej diagnózy - ale aj tak sa vyskytujú osobné rozdiely.
S rakovinou trpí až 90% ľudí v určitom okamihu svojej cesty bolesťou a polovica ľudí zomierajúcich na rakovinu má silné bolesti. V holandskej štúdii ľudí zomierajúcich na rakovinu popísal viac ako jeden zo štyroch subjektov. ich bolesť a utrpenie sú „netolerovateľné.“ Je smutné, že iba polovica z týchto ľudí dostáva spoľahlivú kontrolu bolesti.
Dopad bolesti na konci života
Okrem nepohodlia môže nekontrolovaná bolesť zvýrazniť ďalšie príznaky, ako sú dýchavičnosť a úzkosť. Emocionálne to môže niekoho nechať temperamentného a neschopného sústrediť sa, čo sťažuje zmysluplné rozhovory s blízkymi. Duchovne to môže viesť k pocitom osamelosti a prázdnoty.
Bolesť môže praktickejšie zasahovať do vecí, ako je zabezpečenie poriadku v právnych záležitostiach, náprava a nakoniec aj rozlúčka. Pre tých, ktorí zostali, spomienka na proces umierania často pretrváva po ďalšie roky. A keď sa ten čas vyznačoval bolesťou, môže to mať za následok dlhodobý smútok.
Hlásenie bolesti
Aby bolo možné správne liečiť bolesť, musia byť lekári trochu oboznámení s typom a intenzitou bolesti, ktorú prežívajú. Okrem toho, že vás (alebo vášho blízkeho) požiadajú, aby ste popísali bolesť, budú tiež chcieť vedieť, aké účinky to má. Prekáža to napríklad pri jedení, spánku alebo rozprávaní?
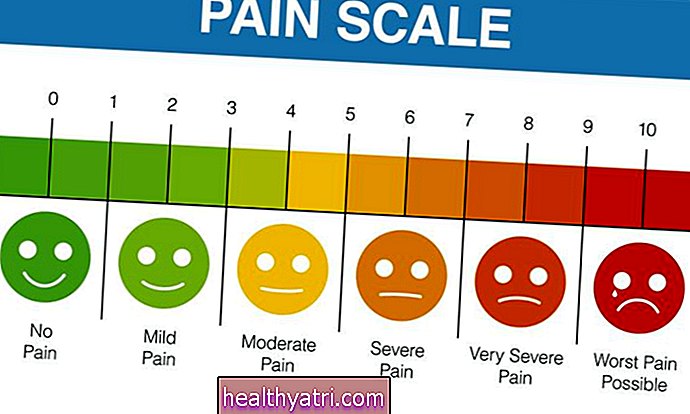
Lekári často používajú stupnicu bolesti na to, aby hlásenie tohto subjektívneho pocitu bolo trochu objektívnejšie, ako aj na sledovanie výsledkov liečby. Od pacientov sa žiada, aby opísali svoju bolesť na stupnici od 1 do 10, pričom 1 bola takmer žiadna bolesť a 10 bola najhoršia bolesť, akú si možno predstaviť.
Pacienti by však nemali mať pocit, že musia čakať na otázku o svojej bolesti, aby ju mohli nahlásiť.Hovoriť otvorene a čestne s členmi tímu zdravotnej starostlivosti o povahe, frekvencii a závažnosti bolesti je možno najdôležitejšou vecou, ktorú môžete urobiť, aby ste sa uistili, že je kontrolovaná.
Liečba bolesti na konci života
Aj keď nie všetci poskytovatelia zdravotnej starostlivosti sú tak zruční v liečbe bolesti ako tí, ktorí sa špecializujú na túto disciplínu, existujú usmernenia, ktoré sa dajú použiť.
Svetová zdravotnícka organizácia (WHO) zostavila rebrík na liečbu bolesti. Podľa organizácie môžu iba prvé tri kroky regulovať bolesť zhruba u 80% až 90% ľudí:
- Najprv by ste mali vyskúšať neopioidné lieky, ako je aspirín alebo tylenol (acetaminofén). Môže to byť s adjuvantmi alebo bez nich, čo sú lieky, ktoré znižujú strach alebo úzkosť.
- Ak bolesť pretrváva alebo sa zvyšuje, môže sa pridať opioid vhodný na miernu až stredne silnú bolesť (napr. Kodeín). Môžu sa tiež použiť neopioidy a adjuvans.
- Ak bolesť pretrváva alebo sa zvyšuje, môže sa použiť opioid vhodný na zmiernenie strednej až silnej bolesti (napr. Morfín). Opäť sa môžu použiť aj neopioidy a adjuvans.
- Pre tých, ktorí potrebujú ďalšiu úľavu od bolesti, je možné použiť ošetrenie, ako sú nervové bloky, ožarovanie a ďalšie.
Môžu sa použiť alternatívne spôsoby liečby, ako je akupunktúra a masážespolu skonvenčné liečby.
Odporúča sa, aby sa lieky podávali podľa plánu (pravidelne a nepretržite), a nie iba vtedy, ak dôjde k bolesti. S bolesťou pri doháňaní sa vyrovná oveľa ťažšie ako s bolesťou, ktorá sa udržuje na uzde.
Cieľom by malo byť skôr predchádzanie silným bolestiam, než aby ste prerušili užívanie liekov, až kým bolesť prestane byť tolerovateľná.
Dôvody pre nedostatočnú liečbu
Bolesť sa môže a mala by sa na konci života liečiť dobre. Podľa Svetovej zdravotníckej organizácie majú pacienti asprávnynechať si liečiť ich bolesť.Mnoho z nich stále nemá - a to z rôznych dôvodov.
Dôvody súvisiace s drogami
Niektoré sa týkajú obáv z rizík liekov na tlmenie bolesti. Napríklad:
- Vedľajšie účinky: Všetky lieky majú vedľajšie účinky a príznaky ako zápcha, ospalosť a nevoľnosť môžu spôsobiť, že užívanie liekov proti bolesti bude nežiaduce. Ospalosť môže hlavne odradiť ľudí od užitia dostatočného množstva liekov, pretože chcú tráviť čo najviac času so svojimi blízkymi.
- Tolerancia: Niektorí ľudia sa obávajú, že ak budú v súčasnosti užívať lieky, nebudú neskôr fungovať, „keď to budú skutočne potrebovať“. Ak sa vyvinie tolerancia liekov, môžu sa použiť silnejšie lieky alebo iné lieky.
- Závislosť: Ľudia, ktorí zomierajú, členovia rodiny alebo zdravotnícki pracovníci, majú často zo závislosti obavy. Na konci života by to však nemalo byť znepokojujúce.
- Zrýchlená smrť: Štúdie zistili, že liečba bolesti na konci života omamnými látkami a dokonca aj paliatívnou sedatívou ánonieskracovat zivot.
Dôvody súvisiace s pacientom
Ďalšie dôvody nedostatočnej liečby sa týkajú prijatia, vystúpenia alebo dokonca praktických záležitostí. Napríklad:
- Popieranie: Niektorí ľudia sa boja pripustiť, že sa ich bolesť zhoršuje, pretože to často znamená, že sa ich stav zhoršuje.
- Túžba byť „dobrým“ pacientom: Niektorí ľudia váhajú so žiadosťou o lieky proti bolesti zo strachu, že budú označení za „zlého“ pacienta alebo že budú obťažovať svojich lekárov. Pamätajte, že súčasťou práce lekára je pomáhať zvládať bolesť.
- Cena: Lieky proti bolesti zvyšujú ďalšie náklady, keď sú financie často obmedzené z dôvodu choroby.
Dôvody založené na poskytovateľoch
Ešte ďalšie dôvody na nedostatočnú liečbu bolesti sa týkajú skôr lekárov ako pacientov:
- Povedomie: Lekári sú s osobou obvykle prítomní iba krátko - nie dosť dlho na to, aby skutočne ocenili mieru bolesti, ktorú človek môže prežívať. Pacienti by nikdy nemali predpokladať, že lekár, ktorý im nepodáva lieky proti bolesti, znamená, že ich nepotrebujú.
- Nedostatok školenia: Niektorí lekári majú nedostatočné školenie o tom, ako zvládať bolesť na konci života.
- Strach: Lekári sa môžu zdráhať predpísať silné lieky proti bolesti kvôli strachu z pokarhania lekárskymi radami.
Paliatívna a hospicová starostlivosť
Ak váš zdravotnícky tím nie je úspešný pri zvládaní bolesti, môžete požiadať o odporúčanie na paliatívnu starostlivosť.
Tím paliatívnej starostlivosti je zložený zo zdravotníckych pracovníkov kvalifikovaných v oblasti zvládania bolesti a starostlivosti o pohodlie nielen na konci života, ale aj pre pacientov s chronickými bolesťami. Zahŕňajú lekárov paliatívnej starostlivosti, ošetrovateľov, zdravotné sestry a terapeutov. Tím bude často zahŕňať aj sociálnych pracovníkov a kaplánov.
Tímy paliatívnej starostlivosti sa zameriavajú na zlepšenie kvality života a zníženie utrpenia osôb v ktorejkoľvek fáze choroby. V USA poskytujú hospicové tímy tieto služby ľuďom v posledných šiestich mesiacoch života, v čase ukončenia liečebnej liečby.
Môže byť prospešné nájsť tím paliatívnej starostlivosti skôr v priebehu choroby, než čakať, kým vás vaša prognóza kvalifikuje na hospicovú starostlivosť.
Podľa štúdie z roku 2015 vNew England Journal of Medicine, tí, ktorí majú ambulantnú paliatívnu starostlivosť, majú lepšie zvládnutie symptómov, je menšia pravdepodobnosť, že budú hospitalizovaní, a majú dlhšie prežitie ako tí, ktorí tak neurobia.
K tímu paliatívnej starostlivosti môžete mať prístup v rôznych nastaveniach. Okrem nemocnice môžete dostávať paliatívnu starostlivosť v opatrovateľskom dome, hospici, na klinike alebo vo svojom vlastnom dome.
Zákon o cenovo dostupnej starostlivosti (ACA) poskytoval stimuly pre rozvoj tímov paliatívnej starostlivosti, takže sa stali dostupnejšími. Paliatívna starostlivosť je zahrnutá v Medicare časti B pre ústavnú a ambulantnú starostlivosť.
Hospicová starostlivosť môže byť poskytovaná aj doma alebo v rezidenčnom hospicovom zariadení alebo v opatrovateľskom dome. Hospic (a súvisiace lieky) je krytý v rámci výhody hospice Medicare, ako aj Veterans Administration and Medicaid.
Ak chcete nájsť tím paliatívnej starostlivosti alebo hospic, najskôr sa obráťte na svojho lekára (alebo svojho blízkeho), zdravotnú sestru alebo sociálneho pracovníka.
Možnosti môžete vyhľadať online pomocou adresára poskytovateľa paliatívnej starostlivosti vedeného Centrom Advance Palliative Care alebo vyhľadaním poskytovateľa hospicovej starostlivosti s adresárom vedeným Národnou organizáciou hospicu a paliatívnej starostlivosti.
Vyrovnanie sa
Netreba zabúdať na emocionálne, sociálne a duchovné potreby, ktoré, ak sa budú riešiť, môžu hrať obrovskú úlohu pri zvládaní bolesti. Ak zomiera milovaný človek, nezabudnite na silu dotyku.
Strach môže dramaticky zhoršiť prežívanie bolesti a najväčším strachom z tých, ktorí zomierajú, je často sám. Buďte pri osobe, držte ju za ruku a primerane pomáhajte pri starostlivosti. Komunikujte telefonicky alebo inými formami virtuálnej komunikácie, ak s nimi nemôžete byť.
Hudba a terapia domácimi zvieratami môžu tiež pomôcť odvrátiť pozornosť od bolesti. Ak je to osoba schopná, výlety do obľúbených miest alebo pochutnávanie si na obľúbených jedlách sú tiež spôsoby, ako pomôcť položiť bolesť na pozadí.
Sociálny pracovník môže pomôcť pri prijímaní opatrení, ktoré môžu byť zdrojom úzkosti a možného zhoršenia prežívania bolesti. Medzi ne môže patriť príprava smerníc; plánovanie pohrebu; lokalizácia komunitných zdrojov; pomoc s administratívou pre poistenie, Medicare a Medicaid; a uľahčenie rodinnej komunikácie.
V tíme paliatívnej starostlivosti alebo hospicovom tíme bude kaplán, ktorý môže podľa potreby poskytnúť podporu duchovným potrebám. Ak nie sú zaradení do týchto služieb, členovia rodiny sa môžu obrátiť na člena duchovenstva alebo poradcu, ktorý je citlivý na duchovné tradície človeka, ktorý je na konci života.