Chronické ochorenie obličiek (CKD) je definované ako progresívne a nezvratné poškodenie obličiek, ktoré môže v priebehu mesiacov alebo rokov viesť k zlyhaniu obličiek (obličiek). Aj keď na CKD neexistuje žiadny liek, existujú liečby, ktoré môžu výrazne spomaliť progresiu ochorenia, ak sa začnú včas.
Liečba sa môže líšiť v závislosti od štádia ochorenia a základnej príčiny, ako je cukrovka alebo vysoký krvný tlak. Možnosti liečby môžu zahŕňať diétu s nízkym obsahom bielkovín, antihypertenzíva a statíny, diuretiká, vitamínové doplnky, stimulanty kostnej drene a lieky na zníženie vápnika.
Ak choroba postupuje a obličky prestanú fungovať - stav známy ako konečné štádium ochorenia obličiek (ESRD) - na prežitie bude potrebná dialýza alebo transplantácia obličky.
Veľmi dobre / Emily Roberts
Diskusná príručka pre lekára o chronických obličkových chorobách
Získajte nášho tlačiteľného sprievodcu pre ďalšie stretnutie lekára, ktorý vám pomôže položiť správne otázky.

Pošlite sebe alebo milovanej osobe.
Prihlásiť SeTáto príručka pre diskusiu lekárov bola odoslaná na adresu {{form.email}}.
Vyskytla sa chyba. Prosím skúste znova.
Strava
CKD sa líši od akútneho poškodenia obličiek (AKI) tým, že je často reverzibilné. Pri CKD bude akékoľvek poškodenie obličiek trvalé. Ak dôjde k poškodeniu, tekutiny a odpady bežne vylučované z tela močom sa „zálohujú“ a hromadia sa na čoraz škodlivejšiu úroveň. Veľká časť odpadu je výsledkom normálneho metabolizmu bielkovín.
Pretože CKD je progresívna, budú potrebné okamžité zmeny v stravovaní, aby sa obmedzil príjem bielkovín a látok, aj keď nemajú žiadne príznaky. Ak choroba postupuje a funkcia obličiek sa zhoršuje ďalej, môžu byť vo vašej strave dodržané ďalšie obmedzenia.
Pokyny týkajúce sa stravovania by vychádzali zo štádia ochorenia, ktoré sa pohybuje od štádia 1 pre minimálne poškodenie až po štádium 5 pre ESRD. Okrem toho budete musieť dosiahnuť svoju ideálnu hmotnosť pri zachovaní odporúčaných denných výživových cieľov uvedených v častiPokyny na stravovanie Američanov na roky 2020 - 2025.
Spravidla je najlepšie, najmä v počiatočných štádiách, spolupracovať s certifikovaným dietetikom na prispôsobení stravy vhodnej pre vaše obličky. Môžu sa tiež odporučiť ďalšie konzultácie, ak a kedy vaša choroba bude postupovať.
Odporúčania pre všetky fázy CKD
Cieľom diéty CKD je spomaliť progresiu ochorenia a minimalizovať akékoľvek škody, ktoré môže hromadenie odpadu a tekutín spôsobiť iným orgánom, predovšetkým srdcu a kardiovaskulárnemu systému.
Za týmto účelom by ste museli okamžite upraviť svoju stravu tromi kľúčovými spôsobmi:
- Znížte príjem sodíka. Podľa súčasných pokynov by ste mali skonzumovať nie viac ako 2 300 miligramov (mg) sodíka denne pre dospelých a nie viac ako 1 000 až 2 200 mg pre deti a dospievajúcich. Ak ste Američan Afričana, máte vysoký krvný tlak alebo máte viac ako 50 rokov, budete musieť ďalej obmedziť príjem na 1 500 mg denne.
- Obmedzte príjem bielkovín. Množstvo sa môže líšiť v závislosti od štádia ochorenia. Súčasné odporúčanie pre ľudí s 1. až 4. štádiom CKD je 0,6 až 0,75 gramu bielkovín na kilogram telesnej hmotnosti za deň, čo v podstate znamená:
- Vyberte si zdravé jedlá. Príčinou smrti číslo jedna u ľudí s ESRD je zástava srdca. Za týmto účelom mnohí odborníci na obličky (nefrológovia) schvália použitie diéty DASH (diétne prístupy k zastaveniu hypertenzie), ktorá sa zameriava na kontrolu porcií, príjem správneho množstva denných živín a konzumáciu rôznych jedál zdravých pre srdce.
Odporúčania pre etapy 4 a 5 CKD
Ako choroba postupuje a vaše renálne funkcie klesnú pod 70 percent toho, čo by malo byť, váš nefrológ odporučí obmedzenie fosforu a draslíka, dvoch elektrolytov, ktoré môžu nadmerne akumulovať telo.
Medzi úvahy:
- Fosfor je pre telo dôležitý, pretože pomáha premieňať potraviny, ktoré konzumujeme, na energiu, pomáha pri raste kostí a kontrakcii svalov a reguluje kyslosť krvi. Ak ho máte príliš veľa, môže to viesť k ochoreniu známemu ako hyperfosfatémia, ktoré môže poškodiť srdce, kosti, štítnu žľazu a svaly. Aby sa tomu zabránilo, dospelí s CKD v 4. až 5. štádiu budú musieť obmedziť denný príjem na 800 až 1 000 mg denne znížením príjmu potravín obsahujúcich fosfor.
- Draslík používa telo na reguláciu srdcového rytmu a rovnováhy vody v bunkách. Príliš veľké množstvo môže viesť k hyperkaliémii, stavu charakterizovanému slabosťou, bolesťou nervov, abnormálnou srdcovou frekvenciou a v niektorých prípadoch infarktom. Aby ste sa tomu vyhli, museli by ste jesť stravu s nízkym obsahom draslíka a konzumovať nie viac ako 2 000 mg denne.
OTC doplnky
Na korekciu výživových deficitov, ktoré sa môžu vyskytnúť v neskorších štádiách CKD, sa bežne používa množstvo OTC doplnkov. Medzi odporúčané doplnky:
- Na zabránenie mäknutia kostí (osteomalácia) a na zníženie rizika zlomenín kostí spôsobených diétou s obmedzeným obsahom fosforu sú niekedy potrebné doplnky vitamínu D a vápnika. Môže sa tiež použiť aktívna forma vitamínu D zvaná kalcitriol, ktorá je však dostupná iba na lekársky predpis.
- Doplnky železa sa používajú na liečbu anémie bežnej v 3. a 4. štádiu CKD. V štádiách 4 a 5 sa môže parenterálne železo predpísané silou, podávané intravenózne, používať u ľudí, ktorí nereagujú na perorálnu liečbu.
Predpisy
Lieky na predpis sa bežne používajú na zvládnutie príznakov CKD alebo na prevenciu neskorších komplikácií. Niektoré pomáhajú pri znižovaní anémie a hypertenzie, iné sa používajú na normalizáciu rovnováhy tekutín a elektrolytov v krvi.
ACE inhibítory
Inhibítory angiotenzín-konvertujúceho enzýmu (ACE) sa používajú na uvoľnenie krvných ciev a zníženie vysokého krvného tlaku. Môžu byť predpísané v ktoromkoľvek štádiu ochorenia a sú používané nepretržite (chronicky) na zníženie kardiovaskulárneho rizika.
Medzi bežne predpisované ACE inhibítory patria:
- Accupril (chinapril)
- Aceon (perindopril)
- Altace (ramipril)
- Capoten (kaptopril)
- Lotensin (benazepril)
- Mavik (trandolapril)
- Monopril (fosinopril)
- Prinivil (lisinopril)
- Univasc (moexipril)
- Vasotec (enalapril)
Vedľajšie účinky zahŕňajú závraty, kašeľ, svrbenie, vyrážku, neobvyklú chuť a bolesť hrdla.
Blokátory receptorov angiotenzínu II
Blokátory receptorov angiotenzínu II (ARB) fungujú podobne ako ACE inhibítory, ale na zníženie krvného tlaku sa zameriavajú na iný enzým. ARB sa zvyčajne používajú u ľudí, ktorí nemôžu tolerovať ACE inhibítory.
Možnosti zahŕňajú:
- Atacand (kandesartan)
- Avapro (irbesartan)
- Benicar (olmesartan)
- Cozaar (losartan)
- Diovan (valsartan)
- Micardis (telmisartan)
- Teveten (eprosartan)
Vedľajšie účinky zahŕňajú závraty, hnačky, svalové kŕče, slabosť, infekcie dutín, bolesti nôh alebo chrbta, nespavosť a nepravidelný srdcový rytmus.
Statin Drugs
Statínové lieky sa používajú na zníženie cholesterolu a zníženie rizika kardiovaskulárnych chorôb. Rovnako ako ARB a ACE inhibítory sa používajú nepretržite.
Medzi statínové lieky bežne predpisované na liečbu vysokého cholesterolu (hypercholesterolémie) patria:
- Crestor (rosuvastatín)
- Lescol (fluvastatín)
- Lipitor (atorvastatín)
- Livalo (pitavastatín)
- Mevacor (lovastatín)
- Pravachol (pravastatín)
- Zocor (simvastatín)
Medzi nežiaduce účinky patrí bolesť hlavy, zápcha, hnačky, vyrážky, bolesti svalov, slabosť, nevoľnosť a zvracanie.
Látky stimulujúce erytropoetín
Erytropoetín (EPO) je hormón produkovaný obličkami, ktorý riadi produkciu červených krviniek. Pri poškodení obličiek môže produkcia EPO významne poklesnúť a spôsobiť chronickú anémiu. Erytropoetín stimulujúce látky (ESA) sú injekčné, umelo vyrobené verzie EPO, ktoré pomáhajú obnoviť počet červených krviniek a zmierniť príznaky anémie.
V súčasnosti sú v USA schválené dve ESA:
- Aranesp (darbepoetín alfa)
- Epogén (epoetín alfa)
Vedľajšie účinky zahŕňajú bolesť v mieste vpichu, horúčku, závraty, vysoký krvný tlak a nevoľnosť.
Fosforové spojivá
Fosforové spojivá, tiež známe ako fosfátové spojivá, sa často používajú u ľudí s CKD v 5. štádiu na zníženie hladín fosforu v krvi. Užívajú sa ústne pred jedlom a zabraňujú telu vstrebávať fosfor z potravín, ktoré konzumujete. Existujú rôzne formy, z ktorých niektoré používajú ako spojivo vápnik, horčík, železo alebo hliník.
Možnosti zahŕňajú:
- Amphogel (hydroxid hlinitý)
- Auryxia (dusičnan železitý)
- Fosrenol (uhličitan lantanitý)
- PhosLo (octan vápenatý)
- Renagel (sevelamer)
- Renvela (sevelamer karbonát)
- Velphoro (sukroferrónový oxyhydroxid)
Medzi nežiaduce účinky patrí nechutenstvo, žalúdočné ťažkosti, plyn, nadúvanie, hnačky, zápcha, únava, svrbenie, nevoľnosť a zvracanie.
Diuretiká
Diuretiká, tiež známe ako „pilulky na vodu“, sa používajú na odstránenie prebytočnej vody a soli (chlorid sodný) z tela. Ich úloha v liečbe CKD je dvojaká: zmierniť opuchy (abnormálne hromadenie tekutín v tkanive) a zlepšiť činnosť srdca znížením krvného tlaku.
Pri liečbe CKD v počiatočnom štádiu budú lekári často používať tiazidové diuretikum, ktoré je možné bezpečne používať nepretržite. Možnosti zahŕňajú:
- Diuril (chlórtiazid)
- Lozol (indapamid)
- Microzid (hydrochlorotiazid)
- Talitón (chlóralidón)
- Zaroxolyn (metolazón)
Ďalšia silnejšia forma lieku, nazývaná slučkové diuretikum, môže byť predpísaná v 4. a 5. stupni CKD, najmä ak máte diagnostikované chronické srdcové zlyhanie (CHF). Možnosti zahŕňajú:
- Bumex (bumetanid)
- Demadex (torsemid)
- Edecrin (kyselina etakrynová)
- Lasix (furosemid)
Medzi časté vedľajšie účinky diuretík patria bolesti hlavy, závraty a svalové kŕče.
Dialýza
Fáza 5 CKD je štádium, v ktorom funkcia obličiek klesla pod 10 alebo 15 percent. Vo fáze, bez agresívneho lekárskeho zásahu, môžu nahromadené toxíny spôsobiť zlyhanie viacerých orgánov, čo vedie k smrti kdekoľvek od hodín po týždne.
Jeden taký zásah sa nazýva dialýza. Jedná sa o mechanické alebo chemické filtrovanie odpadu a tekutín z krvi, keď to už vaše obličky nie sú schopné. Existujú dve bežne používané metódy známe ako hemodialýza a peritoneálna dialýza.
Hemodialýza
Hemodialýza používa mechanický filtračný prístroj na čistenie krvi odobratej priamo z cievy a vrátenej do vášho tela v čistom a vyváženom stave. Môže sa vykonávať v nemocnici alebo na dialýze. K dispozícii sú novšie prenosné modely, ktoré vám umožňujú podstúpiť dialýzu doma.
Proces začína chirurgickým zákrokom na vytvorenie prístupového bodu, z ktorého je možné odoberať a vracať krv z žily alebo tepny. Existujú tri spôsoby, ako to urobiť:
- Centrálna venózna katetrizácia (CVC) spočíva v zavedení flexibilnej trubice do veľkej žily, ako je jugulárna alebo femorálna žila. Toto je zvyčajne prvá technika použitá pred vytvorením trvalejšieho prístupového bodu.
- Chirurgia artériovenóznej (AV) fistuly spočíva v spojení artérie a žily, zvyčajne v predlaktí. To umožňuje vložiť ihly do prístupového bodu, aby sa súčasne získal a vrátil krv. Po vykonaní budete musieť počkať štyri až osem týždňov, kým sa môže začať hemodialýza.
- AV štepy fungujú rovnakým spôsobom ako AV fistula, až na to, že sa na spojenie tepny a žily používa umelá cieva. Aj keď sa AV štep hojí rýchlejšie ako AV fistula, je náchylnejší na infekciu a zrážanie.
Hemodialýza vyžaduje, aby ste navštevovali nemocnicu alebo kliniku trikrát týždenne na štvorhodinové sedenie. Aj keď vám domáci prístroj na dialýzu môže poskytnúť súkromie a pohodlie, vyžaduje si šesť ošetrení týždenne, každé s trvaním 2-1 / 2 hodiny.
Existuje ďalšia domáca možnosť, známa ako nočná denná hemodialýza, pri ktorej sa čistenie krvi vykonáva počas spánku. Vykonáva sa päťkrát až sedemkrát týždenne, trvá šesť až osem hodín, a môže vám umožniť väčšie odstránenie odpadu v porovnaní s ostatnými verziami.
Medzi vedľajšie účinky hemodialýzy patrí nízky krvný tlak (hypotenzia), dýchavičnosť, brušné kŕče, svalové kŕče, nevoľnosť a zvracanie.
Peritoneálna dialýza
Peritoneálna dialýza používa na čistenie krvi chemikálie a nie stroje. Jedná sa o chirurgickú implantáciu katétra do brucha, cez ktorý sa privádza tekutý roztok nazývaný dialyzát, ktorý absorbuje odpad a odvádza nahromadené tekutiny. Roztok sa potom extrahuje a vyhodí.
Roztok dialyzátu je obvykle zložený zo soli a osmotického činidla, ako je glukóza, ktoré inhibuje reabsorpciu vody a sodíka. Membrána, ktorá lemuje brušnú dutinu, sa nazýva peritoneum a slúži ako filter, cez ktorý je možné z krvi extrahovať tekutiny, elektrolyty a ďalšie rozpustené látky.
Po zavedení katétra je možné dialýzu vykonávať niekoľkokrát denne. Na každé ošetrenie by sa vám do brucha cez katéter vpravili dva až tri litre roztoku, ktorý by sa tam udržal štyri až šesť hodín. Akonáhle je odpadový roztok vypustený, proces je zahájený znova s čerstvým roztokom dialyzátu.
Automatizované cyklistické stroje môžu túto úlohu plniť cez noc a poskytujú vám väčšiu nezávislosť a čas na sledovanie každodenných záujmov.
Komplikácie peritoneálnej dialýzy zahŕňajú infekciu, nízky krvný tlak (ak sa extrahuje príliš veľa tekutín) a krvácanie do brucha. Samotný zákrok môže spôsobiť brušné ťažkosti a zhoršenie dýchania (v dôsledku zvýšeného tlaku vyvíjaného na bránicu).
Transplantácia obličky
Transplantácia obličky je postup, pri ktorom sa od zdravého alebo zosnulého darcu odoberú zdravé obličky a chirurgicky sa im implantujú do tela. Aj keď je to veľká operácia plná krátkodobých a dlhodobých problémov, úspešná transplantácia vám môže nielen predĺžiť život, ale aj vrátiť vás do takmer normálneho stavu.
Keď už bude povedané, výsledky sa môžu u jednotlivých ľudí líšiť. Aj keď už nebudete potrebovať dialýzu alebo rovnaké stravovacie obmedzenia, budete musieť po zvyšok svojho života brať lieky na potlačenie imunity, aby ste sa vyhli odmietnutiu orgánu. To môže zvýšiť riziko infekcie a bude potrebné, aby ste podnikli ďalšie kroky, aby ste sa vyhli chorobe a liečili infekcie agresívne.
Ľudia s CKD v 5. štádiu môžu dostať transplantáciu v akomkoľvek veku, či už sú dieťaťom alebo seniorom. Budete však musieť byť dostatočne zdraví na to, aby ste operáciu vydržali, a musíte byť bez rakoviny a určitých infekcií.
Čo očakávať
Na posúdenie vašej spôsobilosti by ste museli podstúpiť fyzické a psychologické hodnotenie. Ak sa zistí problém, bude treba ho najskôr vylepšiť alebo vylepšiť.
Po schválení by ste boli zaradení na čakaciu listinu spravovanú Spojenou sieťou zdieľania orgánov (UNOS). Zo všetkých typov transplantácií orgánov má najdlhší čakací zoznam na transplantáciu obličky priemerná doba čakania päť rokov. Dostanete prioritu na základe toho, ako dlho čakáte, vašej krvnej skupiny, vášho súčasného zdravia a ďalších faktorov.
Po nájdení obličky darcu by ste mali byť naplánovaný a pripravený na operáciu. Vo väčšine prípadov by sa transplantovala iba jedna oblička bez odstránenia starých. Spravidla by ste sa mali dosť dobre na to, aby ste sa po týždni vrátili domov.
Po transplantácii môže trvať až tri týždne, kým bude nový orgán plne funkčný. Počas tejto doby bude potrebné pokračovať v dialýze.
Vďaka pokroku v transplantačnej chirurgii a manažmente transplantácie obličiek od zosnulého darcu trvajú v priemere 10 až 15 rokov a transplantácie od žijúcich darcov v priemere 15 až 20 rokov.
Ako sa vyrovnať a dobre žiť s chronickým ochorením obličiek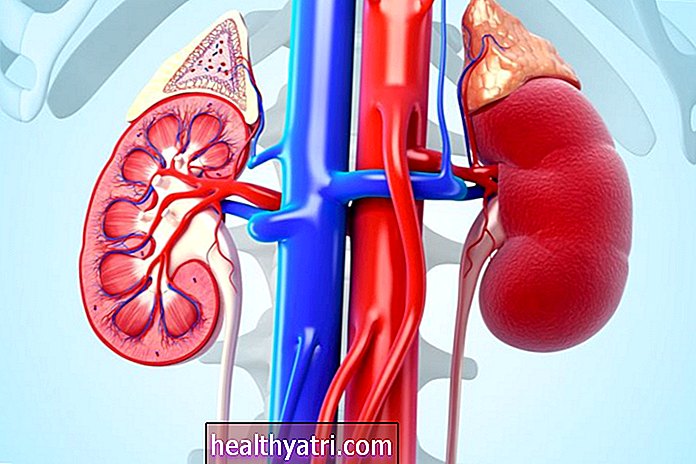

.jpg)